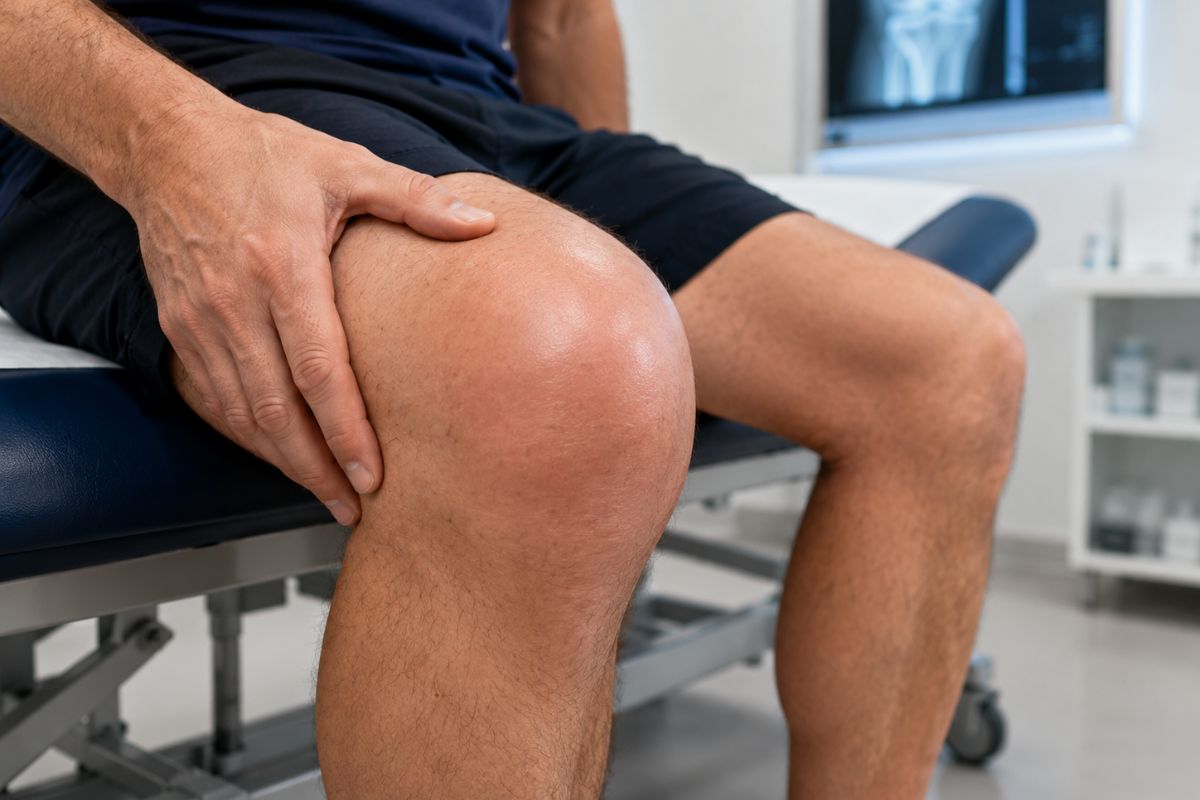
L’épanchement du genou correspond à une accumulation anormale de liquide dans l’articulation. Le genou gonfle, devient tendu, parfois douloureux. Ce n’est pas une maladie en soi, mais un signe clinique qui traduit un problème sous-jacent.
Comprendre l’origine de cet épanchement permet d’adapter le traitement. C’est là que la précision du diagnostic prend toute sa place.
Qu’est-ce qu’un épanchement du genou ?
Un genou normal contient une petite quantité de liquide synovial. Ce liquide lubrifie l’articulation et facilite les mouvements.
Lorsqu’une agression survient, la membrane synoviale réagit. Elle produit davantage de liquide. Le volume augmente. Le genou gonfle. On parle alors d’épanchement articulaire.
Ce phénomène peut apparaître brutalement après un traumatisme. Il peut aussi s’installer progressivement dans les pathologies chroniques. Dans tous les cas, il s’agit d’une réponse du genou à une irritation interne.
Pourquoi du liquide s’accumule dans le genou ?
Le genou ne fabrique pas du liquide au hasard. Cette production est toujours une réaction à une anomalie.
Deux mécanismes dominent. Soit une inflammation de la membrane synoviale, soit un saignement à l’intérieur de l’articulation. Dans le premier cas, le liquide est clair. Dans le second, il est sanguin. Cette distinction oriente déjà le diagnostic.
L’irritation peut venir d’un cartilage abîmé, d’un ligament lésé ou d’une usure progressive. Parfois, l’origine est inflammatoire ou infectieuse. Le genou agit comme un capteur. Il signale un déséquilibre.
Les causes fréquentes d’un épanchement du genou
Les causes sont nombreuses, mais certaines reviennent régulièrement en consultation.
Après un traumatisme, une rupture du ligament croisé antérieur est une cause classique. Le genou gonfle rapidement, souvent en quelques heures. Une lésion méniscale peut aussi provoquer un épanchement, plus progressif.
Avec l’âge, l’arthrose devient une cause fréquente. Le liquide s’accumule par poussées, en lien avec l’usure du cartilage. Chez certains patients, une inflammation articulaire chronique peut être en cause. Plus rarement, une infection doit être évoquée, surtout si le genou est chaud et très douloureux.
Comment reconnaître un épanchement du genou ?
Le signe principal est le gonflement. Le genou paraît plus volumineux, parfois tendu. La peau peut être brillante.
La douleur est variable. Elle dépend de la cause. Certains patients ressentent une simple gêne. D’autres décrivent une douleur franche avec limitation des mouvements. La flexion devient difficile.
Un élément simple oriente le diagnostic : la rapidité d’apparition. Un gonflement immédiat après un choc évoque un saignement. Un gonflement progressif évoque plutôt une inflammation. Cette chronologie est essentielle.
Quels examens pour confirmer le diagnostic ?
L’examen clinique reste la première étape. Il permet souvent d’orienter vers la cause. Le volume de l’épanchement, la douleur, la mobilité sont analysés avec précision.
L’imagerie vient compléter. La radiographie recherche une usure ou une fracture. L’IRM analyse les structures internes : ligaments, ménisques, cartilage. C’est l’examen de référence en cas de doute.
Dans certains cas, une ponction articulaire est réalisée. Elle permet d’analyser le liquide. Cette étape est utile lorsqu’une infection ou une maladie inflammatoire est suspectée.
Quelles solutions pour soulager et traiter un épanchement du genou ?
Le traitement dépend toujours de la cause. Il n’existe pas de solution unique.
Dans les formes simples, le repos, la glace et l’adaptation des activités suffisent souvent à faire diminuer l’épanchement. Des anti-inflammatoires peuvent être prescrits sur une courte durée.
Lorsque le liquide est abondant ou gênant, une ponction peut soulager rapidement. Elle réduit la pression dans le genou. Dans certaines situations, des infiltrations peuvent être proposées.
Si l’épanchement se répète ou persiste, il faut traiter la cause. Cela peut nécessiter une prise en charge spécialisée. Dans ce contexte, il est pertinent de consulter un chirurgien du genou à Paris pour obtenir un diagnostic précis et une stratégie adaptée.
L’objectif reste simple : supprimer la cause pour éviter la récidive.